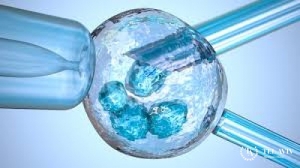
Когда речь идет о криоконсервации ооцитов, имеется в виду замораживание яйцеклеток для того, чтобы сберечь их в течении долгого времени, обеспечивая, в то же время, неизменными условия хранения. Другими словами, криоконсервация ооцитов может рассматриваться как метод сохранения фертильности.
Почему прибегают к криоконсервации ооцитов?
Женщина может решиться на криоконсервацию ооцитов по разным причинам, например: при необходимости проведения терапии, которая может вызвать проблемы с фертильностью или бесплодием (как это происходит, например, в случае химиотерапии, лучевой терапии и т. д.);
в качестве меры предосторожности на случай, если вы подвержены патологиям или находитесь в состояниях, которые могут повлиять на вашу фертильность (ранняя менопауза); для сохранения фертильности и планирования беременности по личным причинам, с намерением гарантировать большую вероятность успеха в случае, если позднее возникнут трудности с естественным зачатием из-за физиологического снижения фертильности.
Как проводится криоконсервация ооцитов?
Замораживание и консервация яйцеклеток фактически представляет собой этап более длительного процесса, который делится на различные фазы. Рассмотрим какие. Прежде всего, чтобы провести криоконсервацию ооцитов, необходимо обратиться в специализированный центр, выполняющий данную процедуру, например, в МЦ «Боголюбы». После записи пациентка пообщается с репродуктологом и в ходе консультации будут приняты во внимание причины, которые привели к необходимости криоконсервации яйцеклеток.
Кроме того, в этом контексте специалист также оценит, подходит ли женщине данный метод сохранения фертильности. В случае если криоконсервация одобрена, пациентка должна пройти все необходимые предварительные анализы и обследования (такие как, например, оценка овариального резерва, трансвагинальное УЗИ для оценки состояния яичников и подсчета антральных фолликулов, анализы для определения наличия инфекций или других состояний, которые могут сделать процедуру непригодной и т.д.). Затем следует пройти стимуляцию яичников путем назначения гормональной терапии с ультразвуковым контролем для оценки количества и размеров фолликулов и дозировки гормонов. В нужный момент проводится трансвагинальное хирургическое извлечение ооцитов под обезболиванием. Отбор яйцеклеток длится около 15 минут.
После извлечения ооциты замораживают в жидком азоте при температуре -196С. В том случае, если при заборе не удалось получить нужное количество яйцеклеток, по согласованию со специалистом возможна организация повторного забора. По окончании процедуры пациентка будет находиться под медицинским наблюдением несколько часов, а затем может покинуть центр. Сразу после выписки рекомендуется отдых до следующего дня. В любом случае в центре будут даны точные инструкции о том, как вести себя по окончанию процедуры и в последующие дни.
Когда лучше проводить криоконсервацию ооцитов?
В целом из-за естественного снижения качества и количества ооцитов с течением времени и для достижения наилучших результатов целесообразно приступать к криоконсервации до 35 лет. Однако это не означает, что в старшем возрасте уже нельзя прибегать к замораживанию яйцеклеток. Тем не менее, женщины, решившие прибегнуть к консервативной методике после 35 лет, должны быть осведомлены о том, что для получения достаточного количества ооцитов может потребоваться их повторное извлечение, и при использовании замороженных яйцеклеток в будущем для искусственного оплодотворения, шансы на успех могут быть ниже.
Есть ли риски?
Основные риски криоконсервации ооцитов могут быть связаны со стимуляцией яичников, затем с назначением гормональной терапии, анестезией и хирургическим сбором яйцеклеток. Такие риски обычно считаются минимальными. Однако перед началом процедуры желательно поговорить со специалистом обо всех своих страхах. Пациентка должна быть обязательно осведомлена о возможности столкнуться с рисками развития нежелательных эффектов любого рода. Все риски необходимо оценивать со специалистом в каждом конкретном случае.